부모와 주변의 축복 속에 태어난 아기들은 대부분 건강하게 성장한다. 하지만 선천적으로 체내에 특정 효소가 부족한 신생아는 수유할수록 모유를 정상적으로 소화·흡수·분해할 수 없다. 분해되지 않은 물질들은 신체 기관에 쌓여 뇌 손상이나 장기 부전 등의 장애를 야기한다. 체내 대사작용에 이상이 있거나, 선천적으로 특정 호르몬이 부족한 신생아를 진단하는 검사가 ‘NST(Newborn Screening Test)’로 불리는 신생아 유전성 질환 선별검사다. 선천성 희귀질환을 조기에 진단할 수 있는 신생아 필수검사다. 최근에는 신생아 800당 1명꼴로 검사에서 선천성 유전 질환이 드러나고 있지만, 검사에 대한 일반의 인식은 여전히 낮다. 진단 항목도 미국 등 선진국에 비해 부족하다고 한다. 신생아 유전성 대사질환을 연구하는 신생아스크리닝학회 회장인 순천향대 서울병원 이동환(69·사진) 소아청소년과 명예교수를 만나 신생아 유전성 질환 선별검사 방법과 유전성 질환 실태 등에 대해 들어봤다. 이 교수는 1985년 신생아 유전성 질환 검사를 우리나라에 처음 도입해 매년 수백 명의 신생아가 유전성 질환 탓에 지적 장애로 자라는 것을 예방한 이 분야 권위자다.

―신생아 유전성 질환 선별검사가 무엇인가.
“태어날 때부터 탄수화물, 아미노산, 유기산, 지방산, 내분비 호르몬과 같은 특정 종류의 효소가 없는 신생아들은 우유나 음식의 대사 과정에서 생겨난 산물이 뇌나 신체에 독으로 작용해 회복할 수 없는 상처를 입는다. 이것이 선천성 유전성 대사질환이다. 신생아 유전성 질환 선별검사는 생후 48시간에서 7일 사이에 신생아의 발뒤꿈치에서 채취한 혈액을 특수 여과지에 묻혀 건조한 뒤 검사하고 있다. 1997년부터 정부 지원으로 페닐케톤뇨증과 선천성 갑상선기능 저하증을 무상으로 시행했다. 2006년부터는 정부가 여기에 단풍당뇨증, 호모시스틴뇨증, 갈락토스혈증 및 선천성 부신과형성증을 추가해 6종의 검사를 모든 신생아에게 무료로 하고 있다. 서울의과학연구소(SCL)에 따르면 지난해의 경우 신생아 809명당 1명꼴로 선천성 대사질환 진단을 받았다고 한다. 1000명당 한 명에서 발병 빈도가 조금씩 올라가고 있다.”
―이 검사가 왜 중요한가.
“현재까지 발표된 유전성 대사질환의 종류만도 600여 종이 된다. 지금도 새로운 병들이 계속 발견되고 있다. 무엇보다 유전성 대사질환은 치료가 지체되면 뇌장애가 유발되고 심할 경우 사망하는 등 예후가 매우 좋지 않다. 예를 들면 갑상선기능저하증은 신생아 때 발견해서 한 달 이내 치료하면 아이의 정상성장이 가능하다. 하지만 진단 시기를 놓쳐 치료가 지체되면 뇌가 손상을 입어 평생 지적 장애로 살아가야 한다. 페닐케톤뇨증도 마찬가지다. 한 달 안에 치료하면 정상성장이 가능하지만 진단·치료가 늦어지면 뇌 손상으로 지적 장애를 겪게 된다. 제때 발견해 치료를 시작하면 거의 정상 수준까지 회복할 수 있다. 그만큼 조기검사를 통한 질환 발견과 적정 치료가 중요하다.”
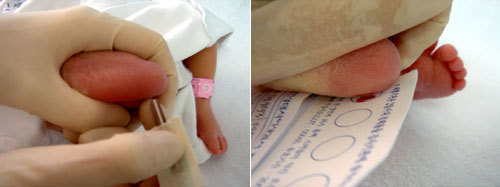 |
| 신생아의 유전성 질환은 생후 48시간에서 7일 사이에 신생아의 발뒤꿈치에서 채취한 혈액을 특수 여과지에 묻혀 건조한 뒤 검사한다. 이동환 교수 제공 |
―학회가 검사의 국가부담 확대를 정부에 건의했다는데.
“정부 지원 검사 6종 이외에도 본인 부담으로 하는 ‘이중 질량 분광법’으로 불리는 탠덤 매스(Tandem mass)검사로 43개 선천성 대사질환을 선별할 수 있다. 이 검사는 개인이 10만원의 비용을 부담해야 한다. 현재 전체 신생아 중 75%만이 이 검사를 받고 있다. 아직 신생아의 25%는 검사받고 있지 않다는 얘기다. 학회는 미래의 주역인 신생아 건강을 위해서라도 이 검사는 국가가 책임져야 한다고 정부에 촉구하고 있다. 신생아 탠덤 매스 검사비 전액을 국가가 지원할 경우 연간 150억원이 소요된다. 부담이 크지 않다. 미국은 60여 종, 대만은 50여 종의 유전성 대사질환 검사를 국가사업으로 하는 데 비해 우리의 현실은 너무 열악하다. 다행히 최근 정부에서도 전향적으로 검토하고 있다고 하니 좋은 소식을 기대한다.”
―저출산 세태 속에 유전성 질환에 대한 관심을 당부하는데.
“알다시피 우리나라는 신생아 출생률이 급격히 감소하고 있다. 얼마 전에는 지난 4월 태어난 신생아 수가 사상 처음으로 3만명 아래로 떨어졌다는 통계청 발표가 있었다. 29개월째 신생아 수가 감소하고 있다. 이런 상황에서는 새 생명이 건강한 성인으로 성장할 수 있도록 지원하는 시스템을 갖추는 것이 중요하다. 신생아 선별검사와 조기 진단 확대에 대한 국가와 국민의 관심이 필요한 이유다. 그간 검사를 받은 신생아는 700만명이 넘는다. 이 중 2600여명의 신생아에게서 각종 질환이 발견됐다. 이 아기들은 조기 진단 덕분에 적절한 치료를 받을 수 있었다.”
박태해 선임기자 pth1228@segye.com
Copyright ⓒ 세계일보. 무단 전재 및 재배포 금지
![[설왕설래] 백두산 호랑이](http://img.segye.com/content/image/2025/12/30/128/20251230516512.jpg
)
![[데스크의 눈] ‘바늘구멍 찾기’](http://img.segye.com/content/image/2025/12/30/128/20251230516520.jpg
)
![[오늘의 시선] 2026년에 바라는 대한민국](http://img.segye.com/content/image/2025/12/30/128/20251230516489.jpg
)
![[김상미의감성엽서] 리스본행 상상열차를 타고](http://img.segye.com/content/image/2025/12/30/128/20251230516481.jpg
)








